Значительная часть лечебной работы приходится на нейротравму и ее последствия. Ежегодно увеличивается количество травматических повреждений головного мозга и черепа. Увеличивается количество тяжелых повреждений, что связано с увеличением количества авто и мототранспорта. В травматологическом стационаре мы оказываем помощь детям с ЧМТ любого возраста, проживающим на территории города и области или временно здесь пребывающим.
Оказание помощи пациентам с ЧМТ требует строгого алгоритмического подхода. В основе алгоритма степень нарушения сознания при поступлении. За основу взята шкала комы Глазго:
Начисление баллов:
Открывание глаз (E, Eye response)
Произвольное — 4 балла
Реакция на голос — 3 балла
Реакция на боль — 2 балла
Отсутствует — 1 балл
Речевая реакция (V, Verbal response)
Больной ориентирован, быстрый и правильный ответ на заданный вопрос — 5 баллов
Больной дезориентирован, спутанная речь — 4 балла
Словесная окрошка, ответ по смыслу не соответствует вопросу — 3 балла
Нечленораздельные звуки в ответ на заданный вопрос — 2 балла
Отсутствие речи — 1 балл
Двигательная реакция (M, Motor response)
Выполнение движений по команде — 6 баллов
Целесообразное движение в ответ на болевое раздражение (отталкивание) — 5 баллов
Отдёргивание конечности в ответ на болевое раздражение — 4 балла
Патологическое сгибание в ответ на болевое раздражение — 3 балла
Патологическое разгибание в ответ на болевое раздражение — 2 балла
Отсутствие движений — 1 балл
Интерпретация полученных результатов
15 баллов — сознание ясное.
10—14 баллов — умеренное и глубокое оглушение.
9—10 баллов — сопор.
7—8 баллов — кома-1.
5—6 баллов — кома-2
3-4 балла — кома-3
В детской практике мы используем шкалу, адаптированную к детям:
Детская шкала комы для детей младше 4-х лет подобна шкале для взрослых за исключением оценки вербального ответа.
Открывание глаз (E, Eye response)
Произвольное — 4 балла
Реакция на голос — 3 балла
Реакция на боль — 2 балла
Отсутствует — 1 балл
Речевая реакция (V, Verbal response)
Ребёнок улыбается, ориентируется на звук, следит за объектами, интерактивен — 5 баллов
Ребёнка при плаче можно успокоить, интерактивность неполноценная — 4 балла
При плаче успокаивается, но ненадолго, стонет — 3 балла
Не успокаивается при плаче, беспокоен — 2 балла
Плач и интерактивность отсутствуют — 1 балл
Двигательная реакция (M, Motor response)
Выполнение движений по команде — 6 баллов
Целесообразное движение в ответ на болевое раздражение (отталкивание) — 5 баллов
Отдёргивание конечности в ответ на болевое раздражение — 4 балла
Патологическое сгибание в ответ на болевое раздражение (декортикация) — 3 балла
Патологическое разгибание в ответ на болевое раздражение (децеребрация) — 2 балла
Отсутствие движений — 1 балл
Для легкой травмы(10 - 15 баллов), к которой относится Сотрясение головного мозга, считаем очень важным исключение повреждений, угрожающих жизни, которые на момент осмотра не дают клинических проявлений. Принципиально важно проведение необходимого комплекса обследований, направленного на исключение компрессии мозга, которая в детском возрасте часто может протекать стерто, в периоде мнимого благополучия. Этот комплекс обследования включает в себя краниографию и ЭХО-энцефалографию и НСГ. Дети с сотрясением головного мозга госпитализируются для динамического наблюдения. Тотальное проведение КТ считаем нецелесообразным в связи с высокой лучевой нагрузкой. Оптимальным сроком наблюдения является 2 - 3 дня. За этот период ребенок получает рутинные обследования и консультации профильных специалистов, включая невролога и окулиста. При выраженной общемозговой симптоматике или появлении очаговых симптомов назначаем проведение КТ.
Более тяжелая ЧМТ также требует максимально быстро исключить, прежде всего, компрессию мозга и, при необходимости, произвести операцию, направленную на декомпрессию мозга и предотвращение дислокации структур мозга. В таком случае проведение КТ принципиально важно проводить сразу при поступлении.
На сегодняшний день наша больница достаточно хорошо оснащена для оказания экстренной помощи. В травмпункте установлен современный спиральный компьютерный томограф, который круглосуточно готов к работе. При поступлении детей с тяжелой и среднетяжелой ЧМТ КТ исследование проводится рутинно. При необходимости в случае тяжелой сочетанной травмы проводим ПанКТ- графию, что в ряде случаев позволяет распознать сопутствующие повреждения внутренних органов, а это в свою очередь позволяет оптимизировать очередность и объем хирургических вмешательств.
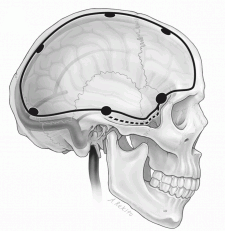
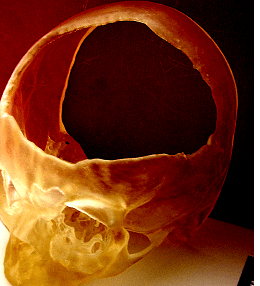
С 2010 года при лечении тяжелой ЧМТ используем мониторинг внутричерепного давления ICP. В нашем распоряжении имеются 2 монитора Шпигельберг. Мониторинг показан всем детям с тяжелой ЧМТ в глубокой коме, а также при сочетании неглубокой комы и сопора с КТ признаками очаговых повреждений головного мозга, дислокационными проявлениями и признаками компрессии базальных цистерн. Мониторирование ICP дает преимущества в ведении тяжелой травмы, позволяя поддерживать оптимальное перфузионное давление. В тоже время неконтролируемое стойкое повышение давления выше 25 мм. рт.столба является прямым показанием к проведению агрессивной тактики снижения ВЧД, при безуспешности которой, к проведению декомпрессивной трепанации черепа. Это является неотъемлемой частью алгоритма ведения тяжелой ЧМТ. Немаловажным является объем декомпрессивной трепанации. Доказано, что т.н. "ритуальные" декомпрессивные трепанации не приносят нужного эффекта, а часто и усугубляют тяжесть состояния. Правильная декомпрессия должна иметь достаточный объем, распространяться максимально низко, чтобы обеспечить декомпрессию височной доли, как это показано на рисунке.
Непосредственно пластику твердой мозговой оболочки проводим, как правило, надкостницей, при невозможности искусственной ТМО. Последующая операция краниопластики выполняется после стабилизации состояния.
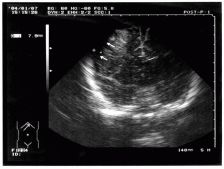
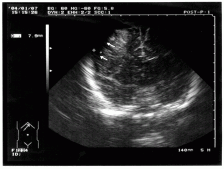
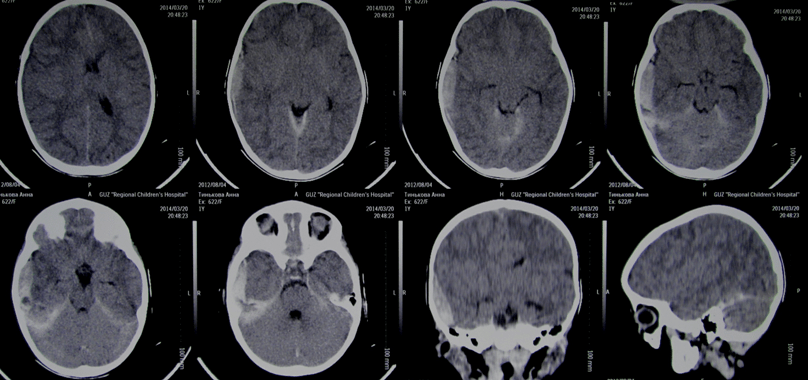
Возвращаясь к вопросу нейровизуализации хочется отметить, что не смотря на возрастающее число КТ исследований и включение этой процедуры в золотой стандарт обследований, по прежнему очень важным считаем использование Нейросонографии. У младших детей нейросонография, по своей информативности, сопоставима с КТ и позволяет в реальном времени визуализировать очаг поражения, также во время и после оперативного вмешательства. См. снисок. 1 (у ребенка 5 мес. Субдуральная гематома).
Примечательно, что очень часто удается успешно произвести транскраниальную нейросонографию даже старшим детям. При этом удается не только определить дислокацию мозговых структур, но и непосредственно наблюдать очаг поражения. См. снимок 1.
В данном случае это внутримозговая гематома. Ребенку 9лет. Автодорожная травма. В этом случае нейросонография не только позволила точно поставить диагноз перед операцией, но и определила заранее объем вмешательства, а именно: помимо удаления гематомы под УЗ контролем интраоперационно, выполнена декомпрессивная краниотомия с пластикой твердой мозговой оболочки. На следующем снимке хорошо визуализируется эпидуральная гематома у ребенка 12 лет:
Снимок 1 Снимок 2
Быстрая ориентировка в ситуации, точная топическая диагностика, нейровизуализация очага поражения позволяет максимально быстро и оптимально оказать помощь пациенту с ЧМТ.
Краниопластика.
Объем травматических повреждений и характер оперативных вмешательств зачастую определяет последующий характер пластических вмешательств на черепе. Мы являемся сторонниками ранней пластики костных дефектов. До недавних пор существовало правило, по которому, чем позже производится пластика, тем лучше. В 1979 году вышла работа Риша с соавторами, где на примере 1030 случаев доказывалось, что число осложнений выше при ранней пластике. В частности при проникающем ранении рекомендовалось проводить вмешательство не ранее 12 мес. спустя. К счастью в настоящее время ситуация изменилась и поздняя краниопластика считается плохим тоном. Проведенная максимально рано операция не только восстанавливает анатомическое строение поврежденного черепа, но и позволяет своевременно начать реабилитацию, облегчить уход, избавить пациента от мучительных головных болей и пр. Проведенные современные исследования позволяют с уверенностью говорить, что чем раньше закрыт костный дефект, тем лучше для пациента. Круг проблем, который всегда интересен специалисту, осуществляющему практическое вмешательство, требует от учреждения не только материальных, но и интеллектуальных вложений. Часть решений осуществляется на стыке дисциплин. Таких как металловедение, сопромат, компьютерное моделирование. Часто, проблема выходит за ремесленные рамки и требует понимания краниоцеребральных соотношений, которые после травмы оказываются существенно далеки от нормальных и поведение системы после закрытия костного дефекта оказывается непредсказуемым. Для закрытия костных дефектов мы используем практически все доступные в мире технологии. Начиная от использования аутокости, заканчивая полимерными, металлическими и биодеградируемыми имплантами. Каждый из методов имеет свои достоинства и недостатки. К сожалению материала состоящего из одних достоинств пока нет. Однако, современные подходы позволяют оптимизировать применение различных материалов и максимально использовать их достоинства.
Для иллюстрации несколько клинических примеров.
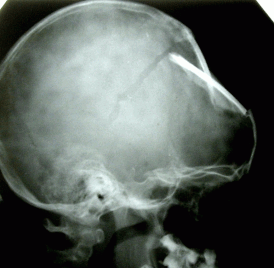
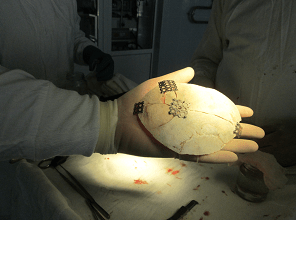
Первый пример. Мальчик 1 года. Состояние после перенесенной декомпрессивной трепанации. Можно видеть обширный дефект черепа.
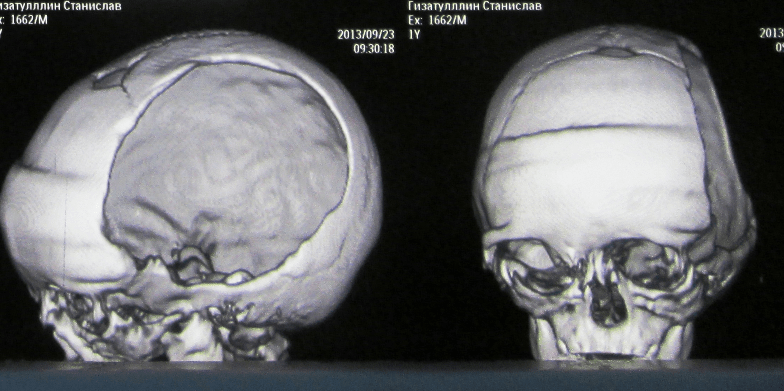
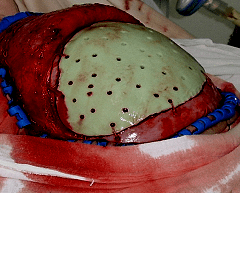
Учитывая отсутствие аутокости, которая была резецирована в связи с мелкооскольчатой фрагментацией. Приято решение провести краниопластику титановой сеткой.
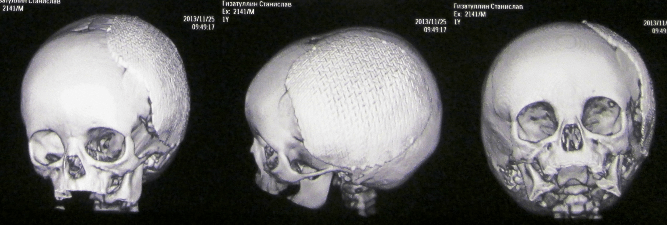
Имеем полное восстановление формы черепа

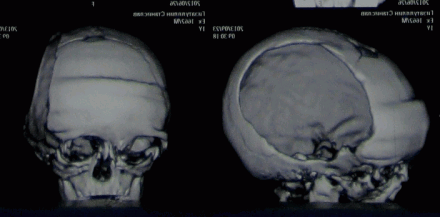
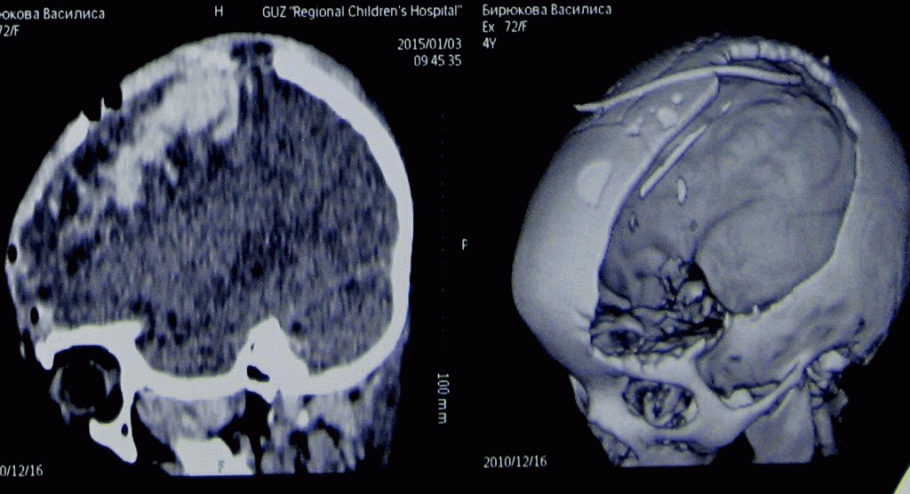
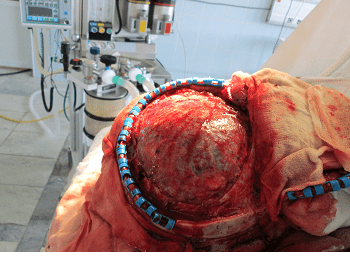
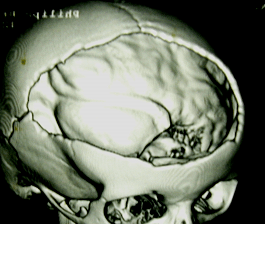
Следующий пример. Подросток после тяжелой травмы в результате ДТП. Падение со скутера. На КТ можно видеть полифрагментарный перелом свода черепа с массивной контузией вещества головного мозга.
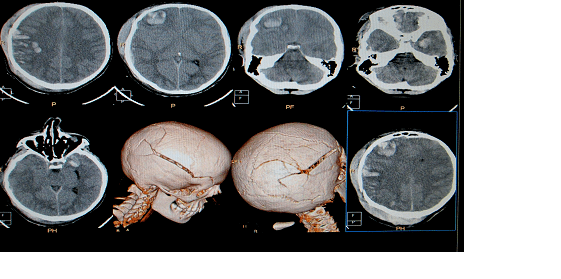
Далее показан ход первичного вмешательства. Выполнена декомпрессивная трепанация. Снимок сделан на этапе пластики ТМО надкостницей.
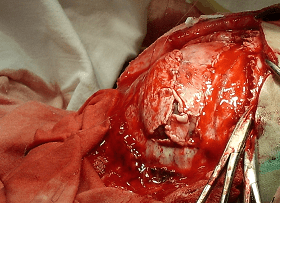
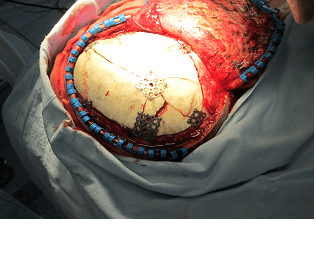
Через 3 нед, когда состояние ребенка стабилизировано, выполнена операция краниопластики аутокостью. На снимке можно видеть собранную воедино из фрагментов часть свода черепа перед установкой на место дефекта.
Скелетированный дефект черепа:
Фрагмент свода установлен на место и фиксирован титановыми микропластинами.
Определенную сложность представляют костные дефекты, которые сложно моделировать. Речь идет о, чаще всего, обширных дефектах, либо об участках играющих эстетическую роль, например, частях лицевого скелета, где важна прецизионность исполнения. Следующий пример важен с точки зрения возможности выполнять операции по закрытию большого дефекта, который сложно смоделировать. Травма в результате удара качелями. Основная масса костного дефекта сформировалась после удаления костных фрагментов вдавленного перелома.
Или, случай огнестрельного ранения из травматического пистолета ОСА. Где дефект, сам по себе, не большой, а основную роль отводится максимальной декомпрессионной трепанации.
В таком случае на помощь приходят технологии компьютерного моделирования в частности т.н. стереолитография. Результаты СКТ по электронной почте отправляются в центр лазерных технологий, откуда присылают в натуральную величину модель черепа из пластмассы плюс пресс форму для моделирования импланта.

Для краниопластики в этом случае удобно использовать палокост или динамическую титановую сетку

На следующем снимке внешний вид детей после операции.

Оперативные вмешательства по поводу ЧМТ 2005 – 2014 г.
|
2005 |
2006 |
2007 |
2008 |
2009 |
2010 |
2011 |
2012 |
2013 |
2014 |
|
|
Краниопластика |
||||||||||
|
Титан |
0 |
3 |
3 |
2 |
2 |
1 |
5 |
3 |
2 |
3 |
|
Палокост |
0 |
0 |
0 |
2 |
0 |
0 |
3 |
0 |
0 |
0 |
|
Аутокость |
0 |
0 |
0 |
0 |
0 |
0 |
1 |
2 |
1 |
2 |
|
Norian |
0 |
0 |
0 |
2 |
3 |
1 |
0 |
0 |
0 |
0 |
|
Элевация вд. перелома |
1 |
1 |
1 |
0 |
1 |
0 |
0 |
3 |
0 |
5 |
|
Удаление субдуральной гематомы |
0 |
1 |
0 |
0 |
1 |
0 |
2 |
0 |
3 |
2 |
|
Удаление эпидуральной гематомы |
2 |
4 |
2 |
3 |
4 |
2 |
4 |
5 |
4 |
6 |
|
Удаление в\м гематомы |
1 |
1 |
0 |
4 |
1 |
3 |
2 |
3 |
1 |
2 |
|
Установка датчика ISP |
0 |
0 |
0 |
0 |
0 |
1 |
2 |
2 |
2 |
4 |