Почти 80 лет назад в мире впервые проведена первая хирургическая операция на сердце. В нашей области кардиохирургические коррекции детям не проводятся, т.к. у нас в стране есть совсем немного медицинских учреждений, которые могут успешно заниматься маленькими пациентами. И если в Липецкой области в настоящее время насчитывается почти 6,5 тысяч детей и подростков с врожденными и приобретенными заболеваниями сердца, то более половина из них – это дети с врожденными порками сердца.
Доля детей с заболеваниями сердца и сосудов в нашей области невелика- 2% от всех заболевших в течение года. Но врожденные пороки сердца являются достаточно частой патологией в детском возрасте –более 3 тысяч детей и подростков проживают в Липецкой области. По статистике частота встречаемости врожденного порока сердца 10 - 12 случаев на 1000 новорожденных младенцев. Во всей структуре врожденных пороков сердца дети с крайне тяжелыми формами, которые нуждаются в экстренной помощи, занимают от 10 до 25%. Это дети с так называемыми критическими пороками сердца. Бывает, что новорожденные младенцы уже через несколько часов после родов, иногда в довольно тяжелом состоянии нуждается в оперативном лечении. Тогда младенец в срочном порядке, в сопровождении реаниматологов Областной детской больницы переводится в крупный кардиохирургический центр, как правило в Научный Центр Сердечно-сосудистой хирургии им. А.Н.Бакулева. Конечно же, хирургическое лечение в этот момент составляет большой риск.
Хирург не сразу хватается за скальпель, для детского кардиолога очень важно понять – в каком состоянии ребенок, чем мы можем помочь ему медикаментозно, как стабилизировать, а уж дальше включать кардиохирургические технологии. Это командная работа: неонатологи, педиатры, хирурги, детские кардиологи, реаниматологи – это специалисты, обладающие комплексным профессиональным знанием.
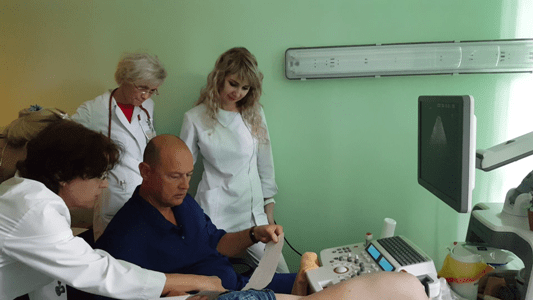
Для подбора детей на оперативное лечение, для осмотра детей после проведенной хирургической коррекции ВПС, для определения сроков оперативного вмешательства у детей, а так же для уточнения топики ВПС в диагностических случаях с 2003 г. на базе Областной детской больницы г. Липецка практически ежегодно проводятся выездные консультации кардиохирургов НЦ ССХ им. Бакулева.
Консультации проводятся бригадой кардиохирургов Научного Центра Сердечно-Сосудистой хирургии им. Бакулева в составе: кардиохирурга, заведующего отделением хирургического и эндоваскулярного лечения легочной гипертензии НЦ ССХ им. Бакулева, профессора Горбачевского Сергея Валерьевича, врача-ультросонолога. Каждому ребенку на приеме делают дополнительное эхо-кардиографическое обследование. Одновременно проводятся короткие консилиумы.
В 2017 году впервые проведение ЭХО-кардиографии осуществлено зав.отделением функциональной диагностики ОДБ к.м.н. Брюховец Т.В. Кроме того, консультированы пациенты областной клинической больницы №1. Так же 11.мая 2017 года состоялось общество кардиологов совместно с пульмонологами области, на котором выступил ведущий специалист в области хирургического лечения легочной гипертензии, профессор кафедры ССХ ГБОУ РМАПО, руководитель секции легочной гипертензии при Ассоциации сердечно-сосудистых хирургов, профессор, д.м.н. С.В. Горбачевский.
11 и 12 мая 2017 года на базе ГУЗ «ОДБ» состоялась очередная консультация специалистов Научно-Исследовательского Медицинского Центра Сердечно-Сосудистой Хирургии им. А.Н.Бакулева. Осмотрено 129 ребенка. На оперативное лечение и обследование в НЦ ССХ им. А.Н. Бакулева отобрано 39 пациентов. 34 ребенка имеют сложные пороки сердца и нуждаются в оперативном лечении с использованием аппарата искусственного кровообращения в счет квот Липецкой области, 5 пациентов будут сначала обследованы в НМИЦ ССХ им. А.Н. Бакулева с дальнейшим определением тактики лечения.
В сентябре 2017 года на базе Областной детской больницы мы впервые организовали консультацию выездных бригад кардиохирургов «Национального Медицинского Исследовательского Центра Трансплантологии и Искусственных органов им. В.И.Шумакова» осмотрено 68 пациентов (16 отобраны на оперативное лечение или обследование в условиях Центра), а в октябре консультацию кардиохирургов Федерального Центра Сердечно-Сосудистой Хирургии г. Пенза (осмотрено 62 малыша, из них 31 на оперативное лечение).
Данные консультации позволили приблизить кардиохирургическую помощь детям Липецкой области, что особенно важно для младенцев грудного возраста, т.к. исключается трудоемкая транспортировка в кардиохирургические центры и для тяжелых, порой нетранспортабельных пациентов с различными вариантами аномалии сердца и сосудов.
В настоящее время у нас в области существует 3 источника финансирования, ведь не секрет, что операции на сердце сегодня стоят очень дорого, также дорого стоит процесс выхаживания ребенка после операции. Первый – это государственная программа по обеспечению высокотехнологичной медицинской помощи (ВМП) – это своего рода «госзаказ», и в нашей области, например, по нему проходит около 70 операций в год у детей. Второй источник финансирования – это ОМС-полисы (Обязательного Медицинского Страхования), где государство по своим тарифам выделяет на лечение некую сумму. Третий источник – это, скажем так, частные инвестиции. Длительно мы сотрудничаем с Липецким отделением Детского Фонда, фонд «Дар Жизни», фонд «Линия жизни», недавно мы вышли на Фонд «Детские сердца». Это фонды с хорошим послужным списком, они содействуют в том случае, когда хирурги не укладываются в рамки государственного финансирования. Иногда квота не покрывает использование в процессе операции имплантатов, которые позволяют провести наименее травматичные закрытые, эндоваскулярные, операции. Эндоваскулярные операции позволяют устранить дефект сердца с помощью рентгенохирургической техники. Вместо ушивания дефекта в него вводят специальное устройство в виде зонтика – окклюдер, который проводят через бедренную артерию. После такой операции у ребенка остается практически незаметный шрам буквально 1– 2 см, который со временем исчезает. Закрытие дефекта таким «безоперационным» способом не всегда возможно и требует определенных условий: возраста ребенка, анатомического расположения дефекта. Поэтому только опытный кардиохирург совместно с эхо-кардиографистом (ультрасонологом) могут определить метод коррекции ВПС.
В основном проведение эндоваскулярных операции, т.е. операции не на «открытом сердце», а малоинвазивно, без использования искусственного кровообращения и длительного наркоза после наших консультаций проводятся в США при поддержке фонда «Дар Жизни». За десять лет сотрудничества по программе «Дар жизни» в США прооперировано 35 пациентов (шесть пациентов планируются в 2017 г).
Сами эндоваскулярные операции не являются срочными, процедура длиться 1,5-2 часа, но требуют индивидуально подобранного дорогостоящего устройства. Отечественных устройств для таких операций нет. И если ребенку можно помочь малоинвазивным путем, то эту возможность надо использовать, здесь нам помогают благотворительные фонды. В этом году впервые мы вышли на фонд «Детские Сердца», который поможет провести данные операции в России.
24 мая 2017 года в Областной Детской Больнице г. Липецка впервые состоялся визит профессора из Словении Павла Гаворы, который является одним из основоположников метода эндоваскулярных операций и практикует этот метод с 1995 года. Профессор самостоятельно проводил эхо-кардиографическое обследование 23 детям и 4 из них подтвердил показания для эндоваскулярной коррекции, двум детям коррекция будет проведена в течение ближайшего времени в «Детской Республиканской Клинической Больнице» г. Казани, где есть прекрасные возможности для проведения рентгенохирургических операций. Встреча с признанным мировым профессионалом проведена в виде мастер-класса, что позволило детским кардиологам приобрести бесценный опыт и возможность повысить собственную квалификацию и завершилась лекцией о показаниях и эхо-кардиографических особенностях при отборе детей на малоинвазивные манипуляции.
Кроме хирургической коррекции ВПС, в последние годы кардиохирургами успешно проводится эндоваскулярные операции при аритмиях как у взрослых, так и у детей. С 2012 года в составе выездных бригад из НЦ ССХ им. Бакулева выезжает кардиохирург- аритмолог отделения ОРХЛИП. Ежегодно отбираются от 4 до 8 детей на малоинвазивную коррекцию тяжелых, зачастую жизнеугрожаемых нарушений ритма.
Итогом всех консультаций могу отметить следующее.
Всего за 14 лет сотрудничества проведено 13 выездных консультаций кардиохирургов, осмотрено около 2400 пациентов разных возрастных групп и категорий сложности пороков сердца. Только в 2017 году кардиохирургами консутировано 260 детей (примерно15% всех детей с ВПС, проживающих в области)
В настоящее время личные затраты пациента сведены к минимальным: оперативные вмешательства проводятся за счет квот области, за счет областного бюджета, за счет благотворительных фондов. Будьте бдительны в отношении мошенников, которые просят «деньги на операцию больному ребенку».
Считается, что врожденный порок сердца – это порок, который навсегда. Есть доля врожденных аномалий внутрисердечных структур, которые позволяют пациенту в дальнейшей жизни не иметь никаких проблем. К счастью, многие наши пациенты имеют достаточно «простые» пороки сердца и в дальнейшем не сталкиваются с хирургическими технологиями.
Почти 90% людей, имевших сложные пороки сердца, нуждаются в пожизненном тщательном уходе, наблюдении и вообще особых условиях жизни. За ними постоянно должны следить кардиологи, необязательно хирурги. Для этого нужен постоянный мониторинг и взаимодействие специалистов разного профиля - педиатров, детских кардиологов, аритмологов и даже ультрасонологов. Это большая и комплексная проблема. Конечно, она требует больших инвестиций и самое главное – знаний.
Главный специалист по детской кардиологии Мячина Т.Н.